Ein Blick in das Langzeit-Blutzuckergedächtnis
Üblicherweise wird in der Routineuntersuchung beim Arzt der Nüchternblutzucker gemessen. Dieser beträgt höchstens 100 Milligramm pro Deziliter. Bei Werten bis zu 125 Milligramm pro Deziliter kann ein Prädiabetes vorliegen. Bei höheren Werten besteht Verdacht auf Diabetes mellitus. Im Rahmen einer Vital- und Stoffwechselanalyse, wie wir sie in unserem Institut durchführen, wird immer der Langzeit-Blutzuckergedächtniswert (HbA1c) mitbestimmt. Er gibt Auskunft über die Zuckerverhältnisse der letzten 8 bis 12 Wochen im Blut. Je nach der durchschnittlichen Konzentration des Zuckers bindet er sich mehr oder weniger an den Blutfarbstoff Hämoglobin. Die Messung des gezuckerten Anteils gibt deshalb Aufschluss über die Höhe des Blutzuckerspiegels in den letzten Wochen. Bei Menschen mit Diabetes wird der Langzeitzuckerwert zur Diabeteseinstellung mit Insulin und zur Überwachung der diabetischen Stoffwechsellage herangezogen. Zur Erforschung der Ursache des Diabetes mellitus ist es erforderlich, weitere Laborparameter zu untersuchen.
Typ-1-Diabetes – eine Autoimmunerkrankung
Typ-1-Diabetes ist eine seltene Form der Zuckerkrankheit. In Deutschland leiden etwa 370 000 Menschen daran, das sind fünf Prozent aller Zuckerkranken. Typ1-Diabetes beginnt meist in der Kindheit, Jugend oder im jungen Erwachsenenalter. Bei dieser Erkrankung werden die insulinproduzierenden Zellen der Bauchspeicheldrüse vom eigenen Immunsystem zerstört.
Dieser Autoimmunprozess kann durch folgende Ursachen ausgelöst werden:
- Mumpsimpfung oder Mumpserkrankung (Ohrspeicheldrüse, Bauchspeicheldrüse und Geschlechtshormonsystem bilden die sogenannte Drüsenkette),
- Darmbarrierestörungen (Leaky gut – Löcher im Darmschutzsystem),
- als Folge einer chronischen Schilddrüsenentzündung (Hashimotothyreoiditis) oder nicht abgeschlossene virale Infekte.
Grundsätzlich sind Autoimmunprozesse immer auf eine mangelnde Toleranz des Immunsystems zurückzuführen. Auf organischer Ebene entstehen Autoimmunprozesse erst wenn die Nebenniere, das Organ, dass uns durch den Tag hindurch begleitet und uns auf unterschiedliche Situationen angemessen reagieren lässt, durch Überforderung an Reaktionsfähigkeit verliert. Dauerstress oder traumatische Ereignisse sind somit oft ein entscheidender Faktor für den Beginn eines Autoimmunprozesses.
Wie erkenne ich den Typ-1-Diabetes?
Die ersten Anzeichen eines Typ-1-Diabetes sind häufiges Wasserlassen, Schwächegefühl, ungewollter Gewichtsverlust, Leistungsminderung, Schwindel. Müdigkeit, Erbrechen oder Durchfall. Im Laborbefund sind der HbA1c (Langzeitzuckerwert) erhöht, Insulin und C-Peptid erniedrigt und in der Regel der Antikörpertest positiv.
Diabetiker, die unter dieser Form der Erkrankung leiden, müssen das lebensnotwendige Hormon künstlich zuführen, indem sie es spritzen. Während man früher Tierinsulin verabreichte, wird heute das Humaninsulin und Analoginsulin verwendet. Beide haben eine ähnliche Wirkung.
Der Fokus in der Typ-1-Diabetestherapie liegt auf dem Blutzuckerwert. Er soll gesenkt werden. Je mehr Insulin gespritzt wird, desto niedriger ist er. Aus physiologischer und ganzheitlicher Sicht ist nicht der hohe Blutzuckerspiegel direkt für die beim Diabetes drohenden Beschwerden verantwortlich, sondern das Insulin, das den Blutzuckerspiegel senkt.
Mit dem Anstieg oder der Zufuhr von Insulin reduziert das limbische System das für den Aufbaustoffwechsel notwendige Wachstumshormon. Alle „Erkrankungen“, die in Verbindung mit Diabetes stehen, sind auf das verminderte Wachstumshormon zurückzuführen. Auf diesen Aspekt gehe ich im Rahmen des Typ-2-Diabetes noch näher ein.
Es ist ein großer Fortschritt, dass es für den Typ-1-Diabetiker künstliches Insulin gibt. Die Schulmedizin sollte es jedoch niemals als die einzige Therapie empfehlen. Wichtig ist eine individuelle Ernährung und ein Lebenswandel, entsprechend der individuellen genetischen und epigenetischen Stoffwechselprägung. Auf diesen Aspekt gehe ich im zweiten Teil dieses Artikels ein.
Da es sich beim Typ-1-Diabetes um einen Autoimmunprozess handelt, ist es erforderlich, diesen Hintergrund in der Behandlung zu berücksichtigen. Hier bietet die Naturheilkunde gute Ansatzpunkte. Diese sind zum Beispiel die Behandlung von Darmbarrierestörungen, niedriggradigen Entzündungen, die Nachbehandlung eines Impfschadens oder Blockierung des Stoffwechsels durch nicht ausgeheilte Erkrankungen. Fragen Sie hierzu ihren naturheilkundlichen Arzt oder Heilpraktiker.
Typ-2-Diabetes, Altersdiabetes
Typ-2-Diabetes ist eine Störung im Stoffwechsel, die über Jahre unbemerkt bleiben kann. Erst wenn erhebliche gesundheitliche Beeinträchtigungen auftreten, wird er sichtbar. Etwa 90 Prozent aller Diabetes-Fälle sind dem Typ-2-Diabetes zuzuordnen. Bis in die 1950er Jahre war die Zuckerkrankheit in Deutschland selten und trat meistens erst im höheren Alter auf. Daher wurde sie früher als Altersdiabetes bezeichnet. Heute leiden bereits Kinder an Diabetes mellitus. Der Grund liegt in den heutigen Lebens- und Ernährungsgewohnheiten. Nicht nur in Deutschland, sondern weltweit ist die Zuckerkrankheit auf dem Vormarsch. Aktuell hat weltweit jeder Zehnte darunter zu leiden. Selbst in Afrika und Südamerika hat sich die chronische Krankheit ausgebreitet. In den USA und Europa ist Diabetes für die meisten Amputationen verantwortlich. Schädigungen der Nieren durch Diabetes sind neben den Komplikationen durch Arzneimittel die häufigste Ursache für Nierenversagen. Diabetes mellitus ist weltweit die größte gesundheitliche Herausforderung.
Was passiert im Stoffwechsel bei Typ-2-Diabetes?
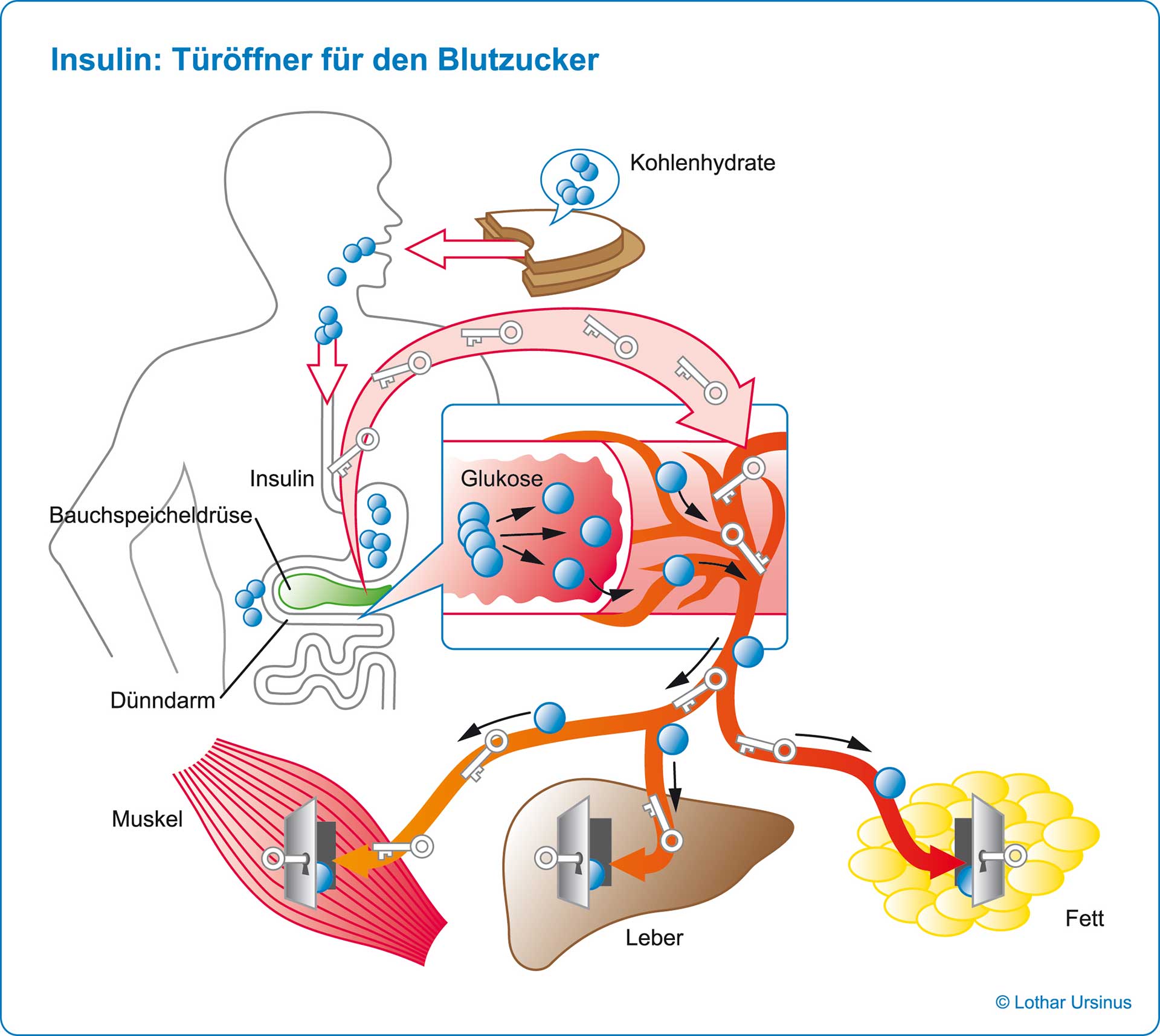
Zur Gesunderhaltung benötigt der Stoffwechsel gute Kohlenhydrate mit niedriger glykämischer Last (zum Beispiel stärkefreies Gemüse), wertvolle Eiweiße (zum Beispiel Fisch, Fleisch, Eier, Nüsse), gesunde Fette und Öle (zum Beispiel Leinöl, Olivenöl) und stilles Wasser in einem ausgewogenen Verhältnis. Kohlenhydrate sind wichtige Energielieferanten. Durch den Stoffwechsel werden sie aus der Nahrung in Traubenzucker (Glucose) und Fruchtzucker (Fructose) umgewandelt. Ihre Aufgabe ist die Bereitstellung von Energie für Muskeln, Gehirn und die Aktivität des Körpers. Entwicklungsgeschichtlich dienen Kohlenhydrate ausschließlich dazu im Notfall die nötigen Kraftreserven für Flucht oder Kampf bereitzustellen. Daneben sind unser Gehirn und die roten Blutkörperchen die einzigen Kohlenhydratkonsumenten. Das Gehirn kann sich bei Bedarf auch auf andere Energieträger einstellen. Damit bleiben nur die roten Blutkörperchen übrig, die auf reine Kohlenhydrate angewiesen sind. Können sie nicht durch Nahrung zur Verfügung gestellt werden, produziert sie der Körper selbst, indem er Eiweiße (Muskeln) abbaut. Aus Sicht des Stoffwechsels ist eine Zufuhr großer Mengen Kohlenhydrate nicht notwendig. Das ist schon daran zu erkennen, dass es in der Medizin essentielle Eiweiße, essentielle Fettsäuren, aber keine essentiellen Kohlenhydrate gibt. Während Eiweiße (Aminosäuren) und Fette (Fettsäuren) dem Zellstoffwechsel von außen zugeführt werden müssen, kann der Organismus Glucose mit dem eigenen Stoffwechsel selbst herstellen.
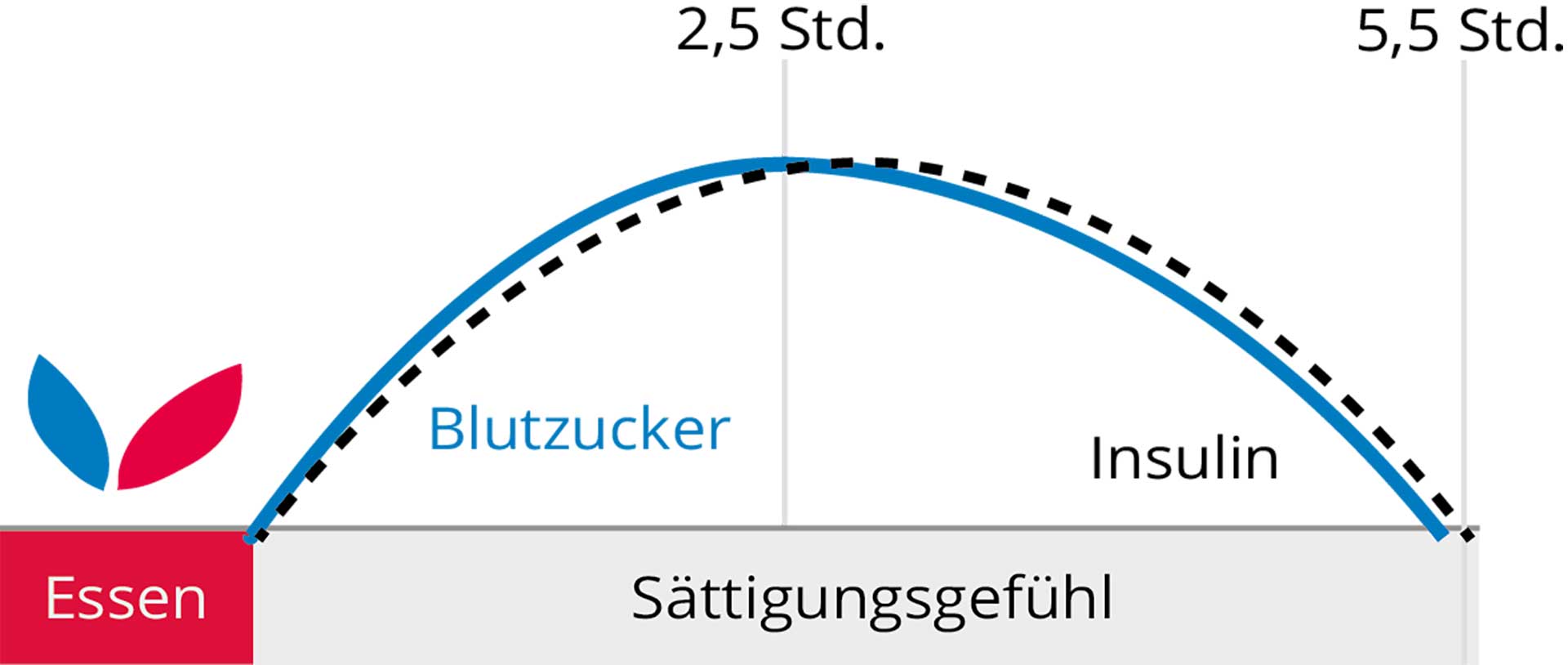
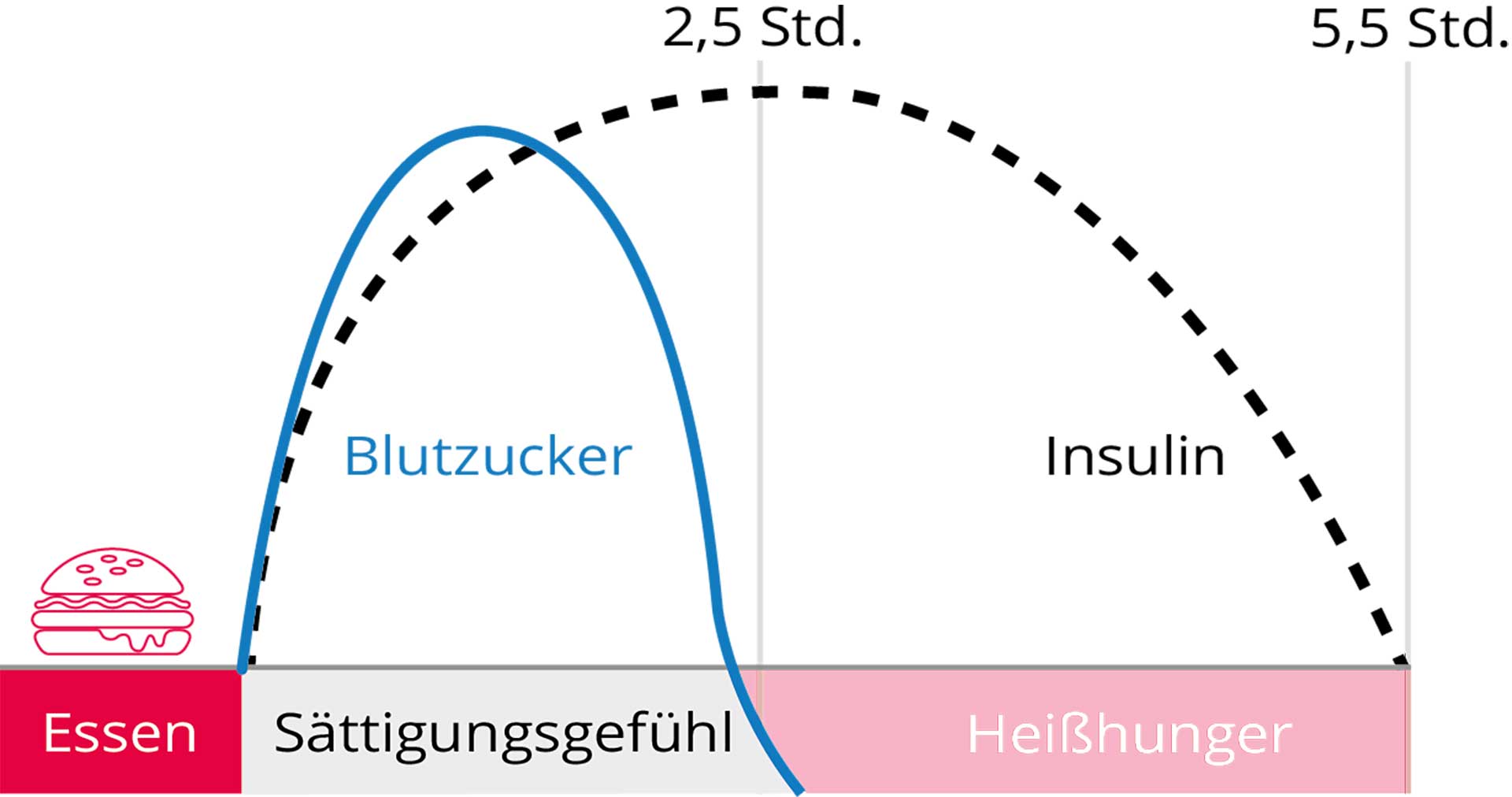
Die Kohlenhydrate, die wir zu uns nehmen, kommen aus unterschiedlichen Quellen. Die bekanntesten Lieferanten sind Früchte, Gemüse, Brot, Kartoffeln, Nudeln und Zucker. Entsprechend ihrem molekularen Aufbau reagiert der Körper unterschiedlich auf sie. Der Blutzuckerspiegel steigt und sinkt langsam, wenn 500 Kalorien in Form von Gemüse verzehrt werden. Diese Kohlenhydrate werden auch als die “guten Kohlenhydrate“ bezeichnet. Essen wir dieselbe Anzahl Kalorien als Weizenbrot, hat das einen rapiden Anstieg des Blutzuckerspiegels mit anschließendem steilem Abfall zur Folge. Nach einer kurzen Phase der Sättigung kommt es zum Heißhunger. Den schnellsten Anstieg des Blutzuckerspiegels bewirkt die im Weizen vorliegende Stärke Amylopektin A, da die Bauchspeicheldrüse sie leicht verarbeiten kann. Grundsätzlich zählen Brot, Kartoffeln, Reis, Nudeln und alle Getreideprodukte zu den Nahrungsmitteln, die den Blutzuckerspiegel schnell ansteigen lassen. Diese werden als „schlechte Kohlenhydrate“ bezeichnet. Dazu zählen natürlich auch Süßigkeiten, Softdrinks und der Haushaltszucker mit einem Gemisch aus Traubenzucker (Glucose) und Fruchtzucker (Fructose).